脳動脈瘤コイル塞栓術

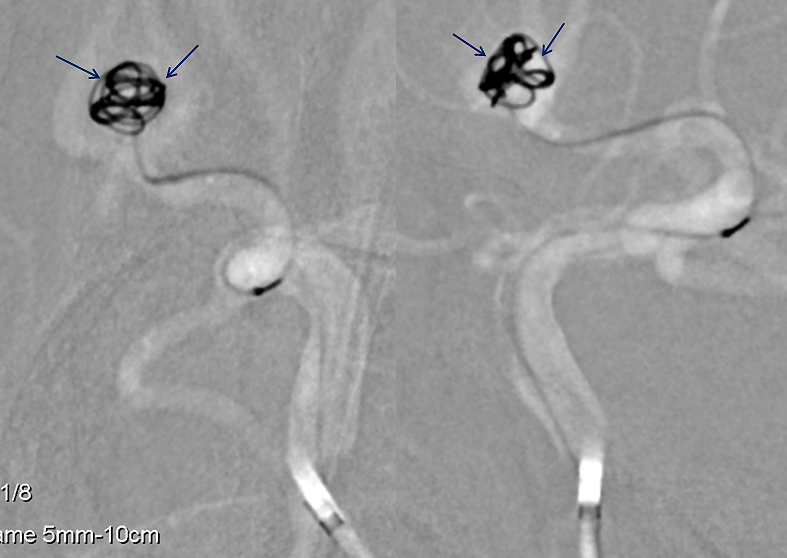
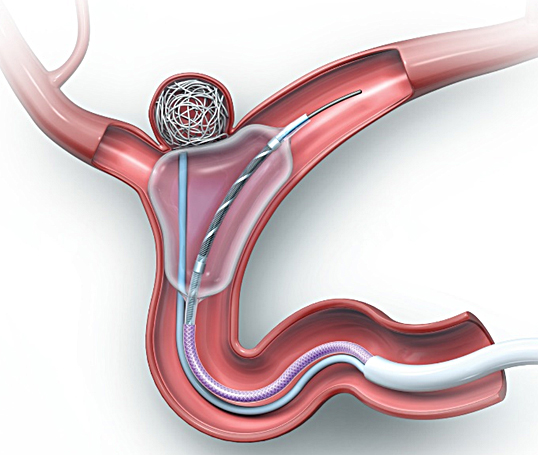
図2:血管内治療
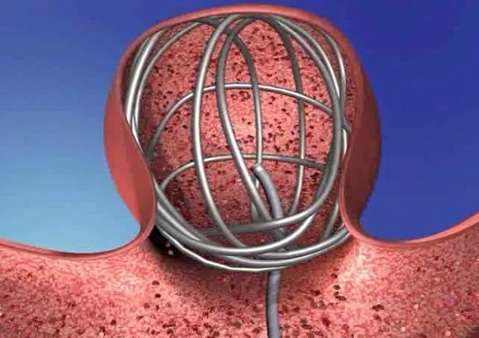
動脈瘤の中にcoilをつめることによって、内部に血栓化を促し、動脈瘤を固める治療。
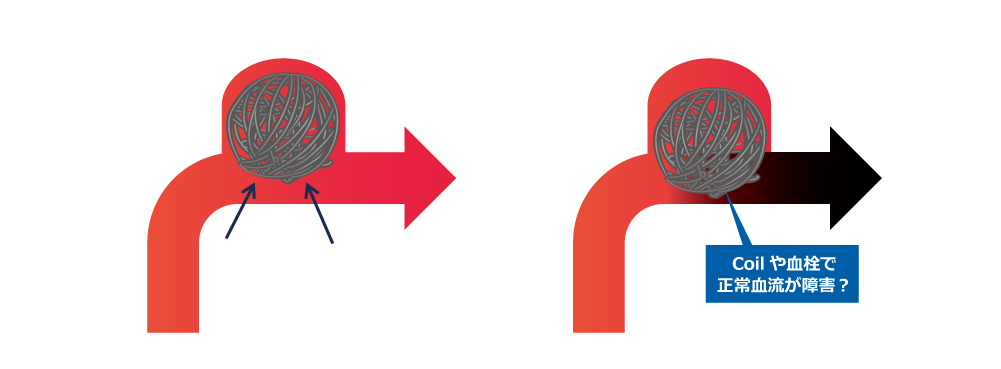
図4:coil塞栓術の特性
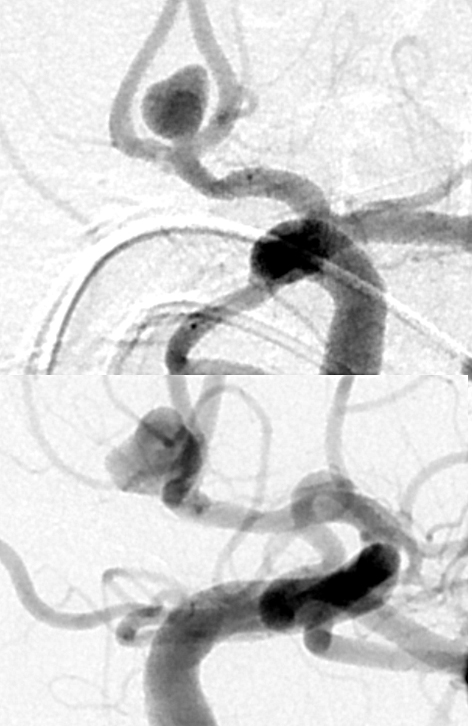
図5:coilの入った状態で開頭手術をした画像
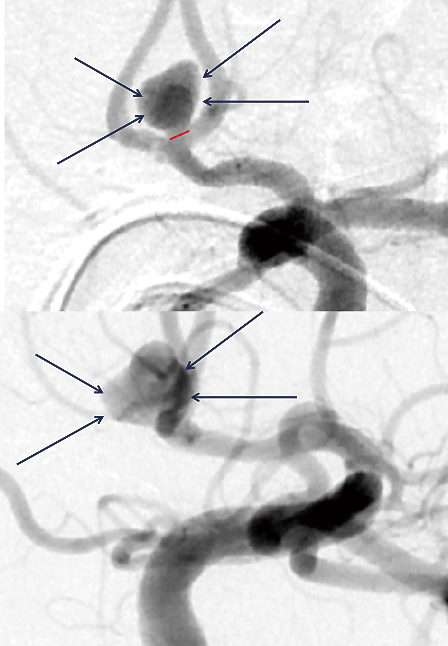
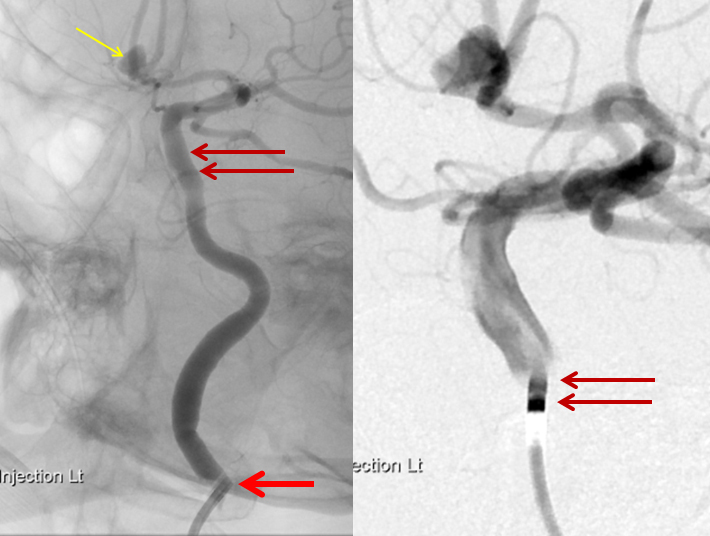
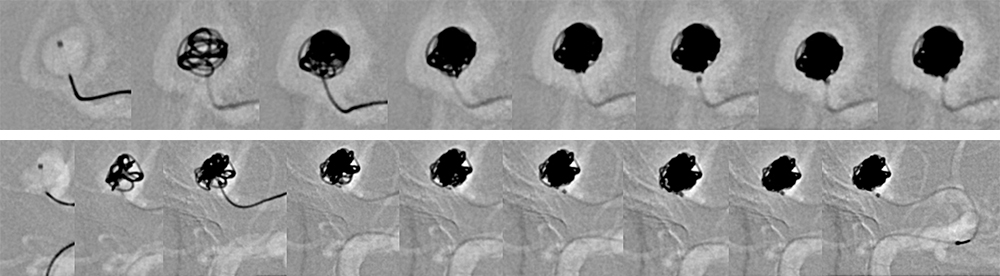
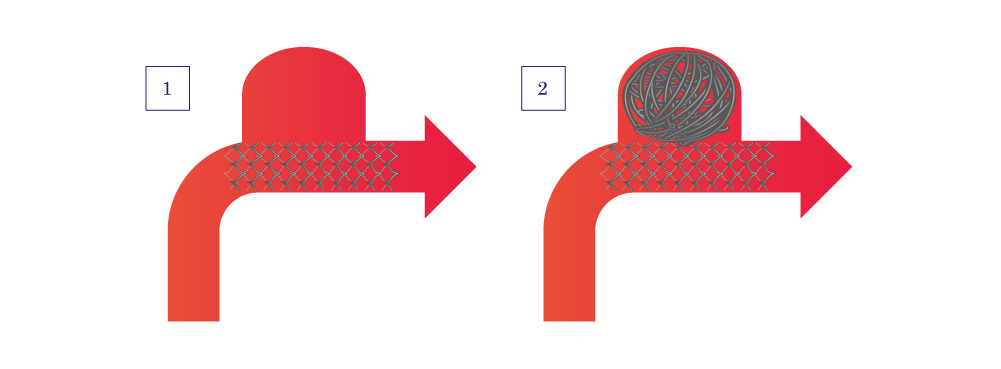
図6:どんな風に行うのか? 1
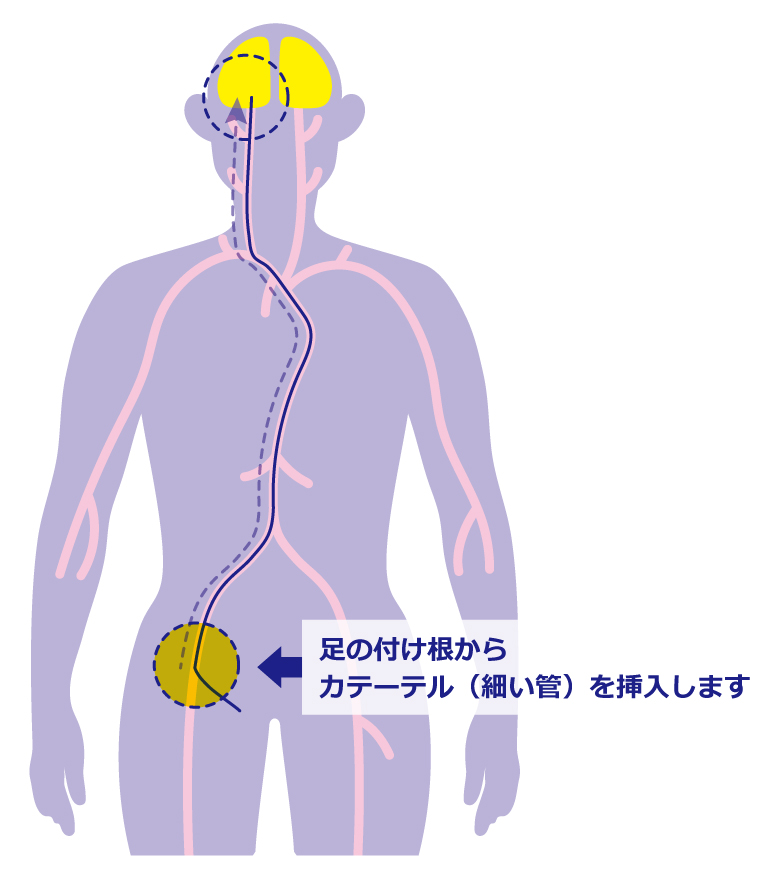
図7:どんな風に行うのか? 2
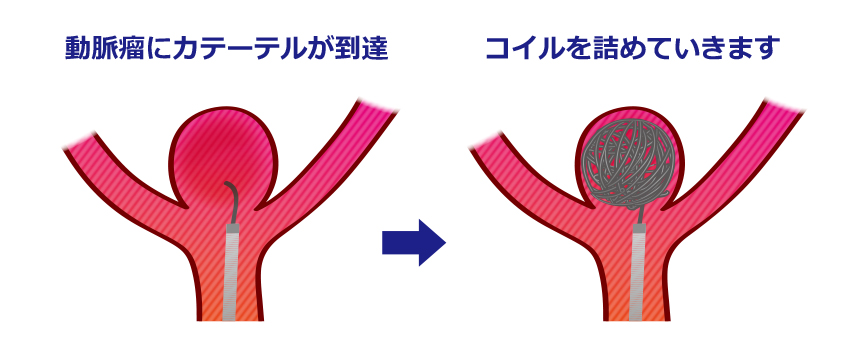
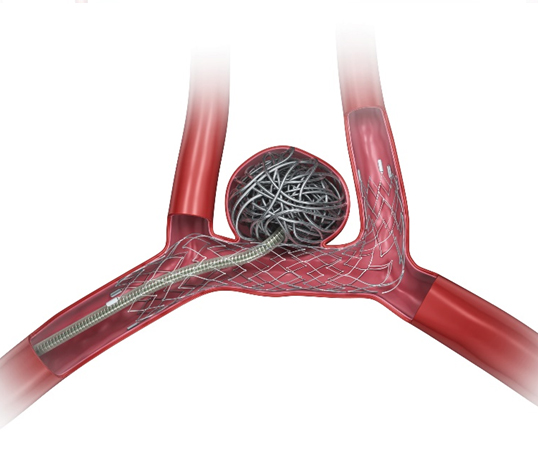
図8:どんな風に行うのか? 3
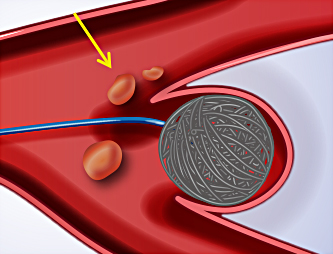
図9:どんな風に行うのか? 4
図11:どんな風に行うのか? 6
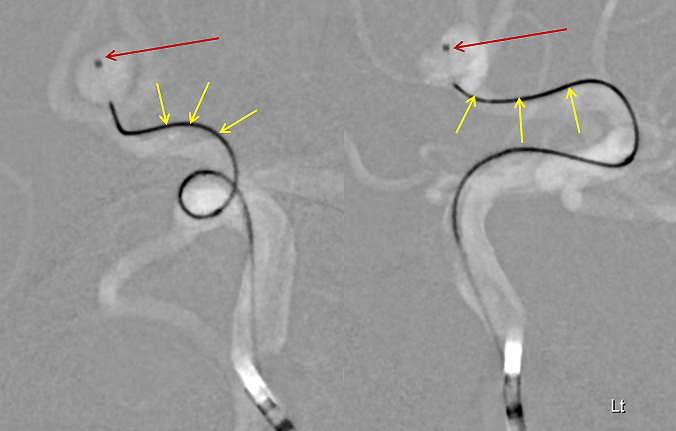
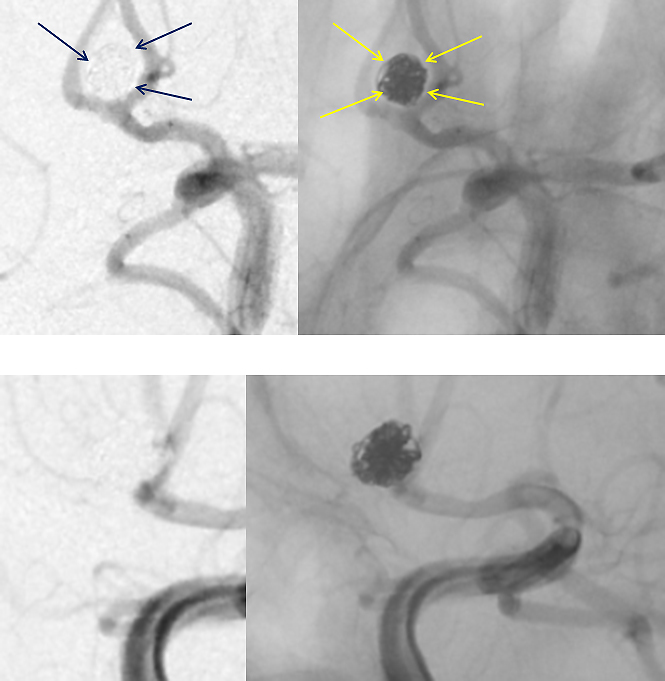
術後の画像で動脈瘤が消失していることがわかります(青、黄色矢印)。ただ、右を見るとcoilにはまだ隙間があります。この隙間を埋めているのが新たにできた血栓である、ということになります。造影剤が瘤へ流入しないので、血液の流入がないということになり、「破裂しなくなる」ということになります。
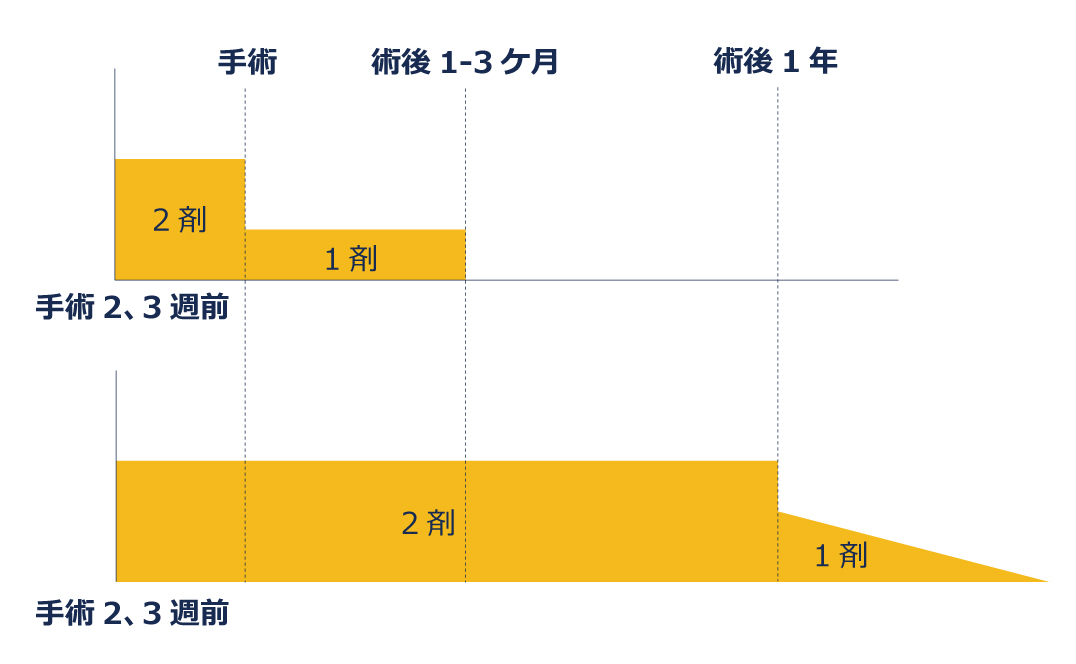
図15:血管内治療で必要なお薬(抗血栓薬)
脳血管内治療では、血栓性合併症を防ぐ為、抗血栓薬を内服することが必要です。表に示すように、通常は手術2,3週前から開始し、術後1~3ヶ月で終了します。ステントが必要なケースでは、多くの先生方が術後1年抗血栓薬2剤を継続しているという現状があり、当院でもそれを踏襲しています。ステント使用例では、1年目から減量を開始し、数ヶ月かけて終了へ持ってゆくことにしています。お薬を内服する期間に関して決まったエビデンスはありませんが、経験則からこのようにしています。多くの施設が同様のスタンスであると思われます。「抗血栓薬」とは、脳梗塞の患者さんが再発防止に内服しているものと同じです。もともとそれらのお薬を飲んでいる患者さんの場合は、それを継続しつつ合計2剤ということになりますし、すでに2剤内服している方であればそれを継続するということになります。
現在の脳動脈瘤塞栓術
未破裂動脈瘤と破裂動脈瘤(クモ膜下出血)とで分けて考える必要がありますが、
Coilの進歩とともに、カテーテル、バルーン、ステント、すべての器材が進化しており、3,4年前に困難だったケースが可能になることも見られています。当施設では現在、未破裂は1:9、破裂は3:7で血管内治療が多くなっています。開頭でなければできないと思われたケースでも、工夫次第で血管内治療で可能な場合が多くありますので、ご相談下さい。
Coilの進歩とともに、カテーテル、バルーン、ステント、すべての器材が進化しており、3,4年前に困難だったケースが可能になることも見られています。当施設では現在、未破裂は1:9、破裂は3:7で血管内治療が多くなっています。開頭でなければできないと思われたケースでも、工夫次第で血管内治療で可能な場合が多くありますので、ご相談下さい。
ただあくまでも、血管内治療>開頭手術と言っているのではありません。開頭術が適切であるケースもあります。未破裂瘤の場合は特に、同じ結果が得られる公算があれば、血管内治療で行うというスタンスで行っています。
-
脳動脈瘤疾患説明はこちらからご覧になれます。